Jedna z najdokładniejszych technik diagnostycznych w chorobach macicy. Złoty standard w rozpoznawaniu przyczyn niepłodności.
Zrób histeroskopię w klinice Gyncentrum!
Jedna z najdokładniejszych technik diagnostycznych w chorobach macicy. Złoty standard w rozpoznawaniu przyczyn niepłodności.
Zrób histeroskopię w klinice Gyncentrum!
Umów wizytę konsultacyjną do zabiegu histeroskopii w Klinice Gyncentrum Wrocław
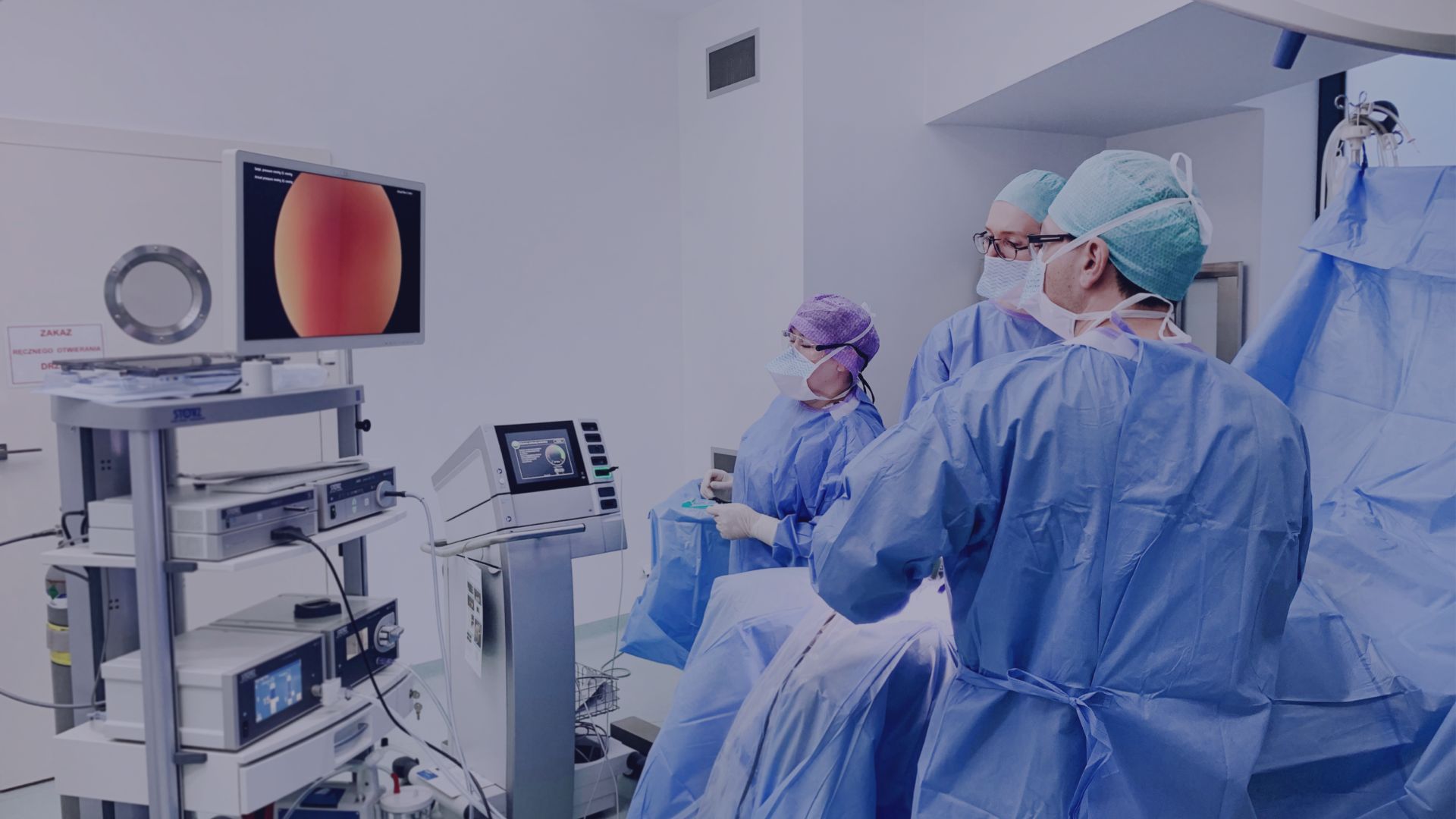
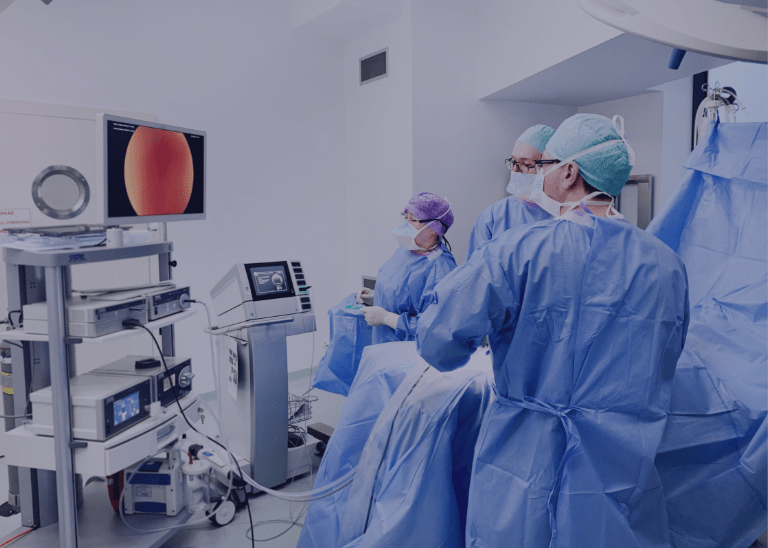
Na czym polega histeroskopia?
Histeroskopia daje możliwość oglądania macicy, endometrium oraz ujść macicznych jajowodów w bardzo dużym powiększeniu. Urządzenie ma postać długiej, cienkiej rurki z podłączoną do jej końca kamerą. Element ten wprowadza się przez pochwę i kanał szyjki macicy wprost do jamy macicy. Na rękojeści histeroskopu znajdują się również pokrętła, przy użyciu których lekarz może regulować natężenie dopływającego do macicy światła.
Obraz wnętrza macicy wyświetla się na ekranie, dzięki czemu lekarz może bardzo dokładnie się jej przyjrzeć. Histeroskop dodatkowo ma wbudowany specjalny przyrząd do pobierania wycinków tkanek, które przekazywane są później do badania histopatologicznego. W zależności od wyniku lekarz podejmuje decyzję o ewentualnym leczeniu.
Umów konsultacjęWskazaniem do histeroskopii diagnostycznej są:


Jeśli w trakcie histeroskopii diagnostycznej lekarz zauważy jakąś nieprawidłowość, może ją natychmiast usunąć i przekazać do analizy histopatologicznej. Na wycięcie zmian, takich jak mięśniaki podśluzówkowe, polipy endometrialne, polipy szyjki macicy, zrosty wewnątrzmaciczne czy wrodzone wady macicy np. obecną przegrodę, pozwalają dołączone do histeroskopu mikronarzędzia chirurgiczne.
Histeroskopię przeprowadza się określonym momencie cyklu, tj. tuż po miesiączce, a przed owulacją, kiedy błona śluzowa macicy jest jeszcze dostatecznie cienka. Zabieg trwa od kilku do kilkunastu minut, a ponieważ wykonuje się go w krótkim znieczuleniu dożylnym, jest bezbolesny. Z tego jednak powodu pacjentka do zabiegu musi zgłosić się na czczo.
Przez kilka dni po zabiegu może utrzymywać się lekkie krwawienie z dróg rodnych oraz bóle podbrzusza. W tym czasie kobieta powinna odpoczywać, unikać wysiłku fizycznego i dźwigania ciężkich przedmiotów. W niektórych przypadkach lekarz może przepisać antybiotyk w celu uniknięcia infekcji. Histeroskopia jest zabiegiem bezpiecznym, a powikłania zdarzają się niezwykle rzadko. Jeśli jednak pomimo upływu czasu objawy nasilają się zamiast ustępować lub pojawi się gorączka, kobieta powinna niezwłocznie skonsultować się z lekarzem.
W klinice Gyncentrum koszt histeroskopii diagnostycznej w znieczuleniu ogólnym wraz z badaniem histopatologicznym wynosi 2000 zł, natomiast histeroskopia operacyjna również w znieczuleniu ogólnym wraz z badaniem histopatologicznym wynosi 2500 zł.
Tak, histeroskopia jest zabiegiem wykonywanym w znieczuleniu ogólnym, podawanym dożylnie.
Wizytę kwalifikacyjną do histeroskopii odbędziesz w Klinice Gyncentrum we Wrocławiu przy ul. Orląt Lwowskich 1.
Histeroskop wprowadza się przez kanał szyjki macicy. W trakcie zabiegu tkanki nie są więc nacinane i nie powstaje rana pooperacyjna. Niemniej jednak zabieg ten wiąże się z okresem rekonwalescencji, który może trwać od 7. do 14. dni.
Wskazaniem do histeroskopii diagnostycznej są:
Wynik histeroskopii jest gotowy zwykle po ok. 3 tygodniach od zabiegu.
Umów wizytę konsultacyjną do zabiegu histeroskopii w Klinice Gyncentrum Wrocław
Niebawem skontaktujemy się z Tobą i zaproponujemy dogodny termin wizyty.
Poroniłaś? Sprawdź, czy przyczyną Twojej straty była wada genetyczna.
Wykonaj badania genetyczne po poronieniu w Klinice Gyncentrum!
Po co robić badania genetyczne po poronieniu?
Z danych statystycznych wynika, że to właśnie wady genetyczne występujące u zarodka stoją za większością poronień. Odpowiadają bowiem za prawie 80% wszystkich strat. Dzięki nowoczesnym badaniom genetycznym jesteśmy w stanie potwierdzić lub wykluczyć ich obecność, a tym samy ustalić, czy to one doprowadziły do przedwczesnego zakończenia ciąży. Tak znaczący udział wad genetycznych zarodka w poronieniach powoduje, że wykonanie badań genetycznych okazuje się często wystarczające, by ustalić, co było przyczyną poronienia. Ponadto badania te pozwalają na:
W klinice Gyncentrum we Wrocławiu zapewniamy kompleksową diagnostykę przyczyn poronień obejmującą badania materiału z poronienia (w kierunku wad genetycznych i określenia płci płodu), badania kariotypu rodziców, jak również badania w kierunku trombofilii wrodzonej.

Jak zlecić badanie materiału z poronienia?
Chcąc zlecić badanie genetyczne materiału z poronienia, należy:
![]() Zabezpieczyć materiał po poronieniu zgodnie z instrukcją
Zabezpieczyć materiał po poronieniu zgodnie z instrukcją
![]() Wypełnić formularz zlecenia badania
Wypełnić formularz zlecenia badania
![]() Opłacić badanie (gotówką, przelewem lub kartą)
Opłacić badanie (gotówką, przelewem lub kartą)
![]() Dostarczyć materiał osobiście
Dostarczyć materiał osobiście
![]() Odebrać wynik badania genetycznego
Odebrać wynik badania genetycznego
Nie ma znaczenia, czy do poronienia doszło w domu czy w szpitalu. W jednym i drugim przypadku prawidłowo zabezpieczony fragment kosmówki może trafić do analizy w Laboratorium Genetycznym Gyncentrum. Czas oczekiwania na wynik wynosi maksymalnie do 10 dni roboczych. Rodzice mogą także dostarczyć materiał z poronienia na własną rękę do jednej z naszych klinik, jednak powinno to nastąpić w ciągu 48 godzin. Chcesz dostarczyć materiał z poronienia do jednego z naszych oddziałów? Prosimy o kontakt z infolinią!
Zadzwoń terazMasz pytania dotyczące badań po poronieniu we Wrocławiu?

Badania materiału z poronienia w kierunku wad genetycznych
W prawie 80% przypadków za samoistnymi poronieniami stoją zaburzenia genetyczne, którymi obciążony jest zarodek. Nieprawidłowości te tworzą się w momencie połączenia komórki jajowej z plemnikiem lub krótko po zapłodnieniu. Wady te przeważnie polegają na błędnej liczbie bądź strukturze któregoś chromosomu. Badania genetyczne materiału z poronienia pozwalają wykryć tego typu anomalie. Jeśli zarodek posiada nieprawidłowości w DNA, organizm mamy często sam zadecyduje o przerwaniu ciąży. Jeśli natomiast kobiecie uda się taką ciążę donosić, dziecko już do końca życia boryka się wadami wrodzonymi, takimi jak:
Warto podkreślić, że rodzice dziecka obciążonego taką wadą mają najczęściej prawidłową liczbę chromosomów w kariotypach. Wada powstaje spontanicznie, rodzice nie przekazują jej w genach.
Badania genetyczne materiału z poronienia w kierunku ustalenia płci dziecka
Znajomość płci dziecka pomaga wielu rodzicom pogodzić się z jego stratą. Nadają mu wtedy imię, dzięki czemu dziecko zyskuje tożsamość. Ponadto ustalenie płci dziecka daje rodzicom możliwość skorzystania z prawa do:
Bez znajomości płci szpital nie wystawi dokumentów potrzebnych do rejestracji dziecka w Urzędzie Stanu Cywilnego. Tymczasem to właśnie w USC rodzice otrzymują dokument, z którym mogą ubiegać się o swoje przywileje – dokumentem, o który chodzi jest akt urodzenia dziecka z adnotacją o śmierci.

Badanie kariotypu rodziców
Zdarza się, że wada w materiale genetycznym zostanie przekazana dziecku przez jednego z rodziców, który jest jego nosicielem. Taka sytuacja dotyczy 3-6% par. Wówczas poronienia mogą być nawykowe, a czyli powtarzać się w kolejnych ciążach. Właśnie dlatego wszystkie pary, którym już wcześniej nie udało się utrzymać ciąży powinny wykonać badanie kariotypu. Wykonuje się u obojga rodziców z niewielkiej próbki krwi pobranej jak do standardowej morfologii.

Badanie w kierunku trombofilii wrodzonej
Nawykowe poronienia u kobiety mogą być objawem świadczącym o trombofilii wrodzonej, czyli skłonności organizmu do powstawania skrzeplin w żyłach i tętnicach o podłożu genetycznym. Trombolia stanowi zagrożenie zarówno dla matki, jak i dla płodu. Może doprowadzić do udaru, zawału serca, zatorowości płucnej, zatrzymania rozwoju płodu, a nawet doprowadzić do utraty ciąży. Istnieją jednak badania genetyczne pozwalające wykluczyć tę skłonność. Identyfikują one wybrane mutacje genetyczne, w tym mutację genu protrombiny (II czynnika krzepnięcia krwi) oraz czynnik V Leiden (mutację V czynnika krzepnięcia).
Badanie genetyczne po poronieniu polega na analizie materiału DNA należącego do płodu oraz rodziców pod kątem aberracji (mutacji) w chromosomach. W przypadku płodu próbkę do analizy stanowi fragment kosmówki, natomiast w przypadku rodziców niewielka ilość krwi obwodowej.
Tak! Poronienie, zwłaszcza pierwsze, jest dla wielu rodziców bardzo trudnym i bolesnym doświadczeniem. Często obwiniają się oni za stratę dziecka. Tymczasem nawet 80% ciąż kończy się przedwcześnie na skutek powstałych zupełnie spontanicznie wad genetycznych u zarodka. Rodzice nie mogą zrobić nic, aby uchronić przed nimi potomka. Informacja, że przyczyną poronienia była taka właśnie losowa wada genetyczna zdejmuje więc ciężar odpowiedzialności z rodziców, którzy mogą odzyskać spokój. Ponadto warto pamiętać, że wady obecne u zarodka najczęściej nie są dziedziczne i nie powtarzają się w kolejnych ciążach. Jedno poronienie nie musi oznaczać, że kolejna ciąża także zakończy się niepowodzeniem. Wynik badania genetycznego przeprowadzonego na materiale poronnym jest więc w pewnym sensie informacją pozytywną, bo oznacza, że kolejną ciążę prawdopodobnie uda się szczęśliwie donosić. Z drugiej strony wynik badania genetycznego dostarcza wielu cennych informacji, które mogą nadać kierunek dalszemu postępowaniu, by zminimalizować ryzyko kolejnych strat.
Po wczesnym poronieniu należy przede wszystkim skonsultować się z lekarzem ginekologiem, który oceni stan macicy i stwierdzi, czy oczyściła się ona sama, czy konieczne jest łyżeczkowanie. Po wczesnym poronieniu warto również rozważyć wykonanie badań genetycznych materiału z poronienia, które potwierdzą lub wykluczą obecność wad genetycznych odpowiedzialnych za stratę ciąży. Ponadto aż do momentu zakończenia krwawienia/ plamienia kobieta powinna też powstrzymać się od współżycia, unikać gorących kąpieli, sauny i wysiłku fizycznego.
Lista badań, jakie warto wykonać po samoistnym poronieniu nie ogranicza się jedynie do badań genetycznych. Poza badaniem materiału z poronienia, badaniem kariotypu rodziców oraz w kierunku trombofilii wrodzonej ginekolog może zlecić także:
Tak, bez względu na moment zakończenia ciąży po poronieniu należy zgłosić się do ginekologa. Lekarz oceni, czy macica oczyściła się samodzielnie, czy może konieczne jest jej wyłyżeczkowanie. Jeśli po poronieniu w domu kobieta zgłosi się do szpitala, fakt ten zostanie odnotowany, a jeśli dodatkowo zdecyduje się określić płeć dziecka, będzie mogła ubiegać się o prawa przysługujące jej po poronieniu (56-dniowy urlop macierzyński, 4000 zł zasiłku pogrzebowego).
Masz pytania dotyczące badań po poronieniu we Wrocławiu
.
Poroniłaś lub nie możesz zajść w ciążę? Sprawdź, czy przyczyną Twoich problemów jest nieprawidłowy kariotyp.
Zrób wraz z parterem badanie kariotypu w klinice Gyncentrum!
Umów badanie kariotypu w Klinice Gyncentrum Wrocław
Czym jest kariotyp?
Kariotyp to zestaw wszystkich chromosomów obecnych w komórce żywego organizmu. Liczba chromosomów w kariotypie jest cechą indywidulaną dla danego gatunku. Zdrowy człowiek posiada 46 chromosomów tworzących 22 pary chromosomów autosomalnych (niezwiązanych z płcią) i jedną parę chromosomów płciowych (XX lub XY).
Zaburzenia w liczbie i strukturze chromosomów są przyczyną chorób i zespołów genetycznych, m.in. zespołu Downa, zespołu Edwardsa, zespołu Pataua, zespołu Klinefeltera, czy zespołu Turnera.
Umów badanieZdarza się, że liczba chromosomów, a więc i ilość materiału genetycznego w ich obrębie, pozostaje zachowana, zmienia się natomiast rozmieszczenie poszczególnych fragmentów chromosomów. W takim przypadku pacjenci mogą nie mieć żadnych objawów klinicznych, ale pojawią się już problemy z płodnością. Ponadto u takich pacjentów istnieje ryzyko, że zmiana w kariotypie zostanie przekazana potomstwu, co może być przyczyną nawracających poronień i problemów z donoszeniem ciąży. Badanie genetyczne kariotypu wykonuje się w celu określenie liczby i struktury chromosomów pacjenta. Dzięki temu możliwe jest wykrycie liczbowych i strukturalnych aberracji chromosomowych.


Które pary powinny wykonać badanie kariotypu?
Po badanie cytogenetyczne warto sięgnąć w co najmniej kilku przypadkach. Szacuje się, że u ok. 3-6% par przyczyną poronień, których doświadczają są aberracje struktury chromosomów. Dla porównania częstotliwość występowania takich aberracji w populacji ogólnej wynosi 0,7%. Ponadto jeśli poza poronieniem wcześniejsze ciąże zakończyły się porodem martwym lub urodzeniem dziecka z wadami wrodzonymi, to prawdopodobieństwo występowania aberracji chromosomowej u któregoś z partnerów wynosi już nie 3-6%, a 16%, – jest więc znacznie wyższe.
Umów badanieWłaśnie dlatego badanie kariotypu jest rekomendowane przez Polskie Towarzystwo Ginekologów i Położników wszystkim parom mającym trudności z poczęciem dziecka i utrzymaniem ciąży.
Badanie kariotypu zaleca się w szczególności parom:
Dlaczego warto wykonać badanie kariotypu?
Badanie kariotypu odpowiada na wiele nurtujących pytań dotyczących zdrowia partnerów, ich szans na donoszenie ciąży i urodzenie zdrowego dziecka. Ponieważ zestaw chromosomów jest stały przez całe życie człowieka, badanie wystarczy wykonać tylko raz. Nie wymaga też ono żadnych wcześniejszych przygotowań.
Umów badanieZbadanie kariotypu niesie ze sobą następujące korzyści:
Klasyczne badanie kariotypu
Klasyczne badanie kariotypu najczęściej wykonywane jest z limfocytów z krwi obwodowej. Pobrane komórki poddawane są następnie hodowli komórkowej, dlatego też czas oczekiwania na wynik klasycznego badania kariotypu może wynosić nawet kilka tygodni. Aby wyhodowane komórki nie przechodziły dalszych podziałów, dodaje się do nich specjalne substancje, które hamują ten proces. Podziały zatrzymuje się w metafazie, gdy chromosomy są najlepiej widoczne. Następnie przygotowywane są preparaty chromosomowe, które diagnosta ogląda już pod mikroskopem. Wynik badania kariotypu w sposób graficzny prezentuje pełny zestaw chromosomów w komórce – ze wszystkimi ewentualnymi nieprawidłowościami w ich obrębie.

Mikromacierz kliniczna (kariotyp molekularny)
Mikromacierz kliniczna, inaczej kariotyp molekularny, to badanie oparte na technologii aCGH. Wykrywa ono przede wszystkim tzw. submikroskopowe aberracje chromosomowe, czyli wady o dużo mniejszych rozmiarach niż te, które identyfikuje klasyczne badanie kariotypu. Jest to możliwe dzięki wykorzystaniu dużo wyższej rozdzielczości. Kariotyp molekularny potrafi namierzyć zarówno mikrodelecje jak i mikroduplikacje, a więc niewielkie zaburzenia strukturalne w obrębie chromosomów, polegające na utracie lub powieleniu ich fragmentów. Zastosowanie technologii aCGH przy analizie materiału z poronienia pozwala ustalić możliwą przyczynę straty ciąży, a przy analizie płynu owodniowego pobranego podczas badań prenatalnych – potwierdzić lub wykluczyć występowanie choroby genetycznej u dziecka.

Badanie kariotypu materiału z poronienia
Najczęstszą przyczyną straty wczesnej ciąży są wady genetyczne zarodka. Odpowiadają one nawet za 80% wszystkich przypadków poronień. Występują, gdy w procesie zapłodnienia wezmą udział komórki rozrodcze z uszkodzonym materiałem genetycznym. Kariotypy rodziców są jednak prawidłowe, a oni sami nie mają najmniejszego wpływu na pojawienie się wady u dziecka. Jedynym sposobem, aby dowiedzieć się, czy przyczyną poronienia była taka właśnie wada jest wykonanie badania genetycznego materiału z poronienia. Próbkę do badania stanowi fragment kosmówki zanurzony w soli fizjologiczej, którą zabezpiecza lekarz podczas zabiegu łyżeczkowania macicy lub sama pacjentka – jeśli poronienie miało miejsce w domu.
Polega ono na pobraniu próbki krwi obwodowej i określeniu liczby chromosomów w komórkach. Chromosomy te zawierają kompleksową informację genetyczną danej osoby. Przebadany kariotyp umożliwia wykrycie ewentualnych nieprawidłowości w liczbie oraz strukturze chromosomów, które mogą mieć wpływ na płodność człowieka oraz wiązać się z ryzykiem urodzenia dziecka z genetycznymi wadami wrodzonymi.
Kariotyp jest badaniem najczęściej zalecanym pacjentom. Dzięki niemu można wykryć m.in:
Wykrycie nieprawidłowości w liczbie lub strukturze chromosomów może dać odpowiedź na pytanie o przyczynę niepłodności lub nawykowych poronień u pary. Badanie umożliwia także ocenę ryzyka przeniesienia wady genetycznej na potomstwo. Wówczas może zostać wdrożone postępowanie, które zwiększy jej szanse na poczęcie zdrowego dziecka. Parom z nieprawidłowym wynikiem badania kariotypu proponuje się skorzystanie z metody in vitro, poprzedzonej diagnostyką preimplantacyjną.
Badanie kariotypu pozwala wykryć nieprawidłowości w liczbie i strukturze chromosomów odpowiedzialne za problemy z płodnością, nawykowe poronienia oraz obecność zespołów wad wrodzonych u dziecka, takich jak:
Poza aberracjami liczbowymi badanie kariotypu potrafi wykryć nieprawidłowości w strukturze chromosomów, w tym delecje, duplikacje oraz transolokacje.
Nie, badanie kariotypu nie jest bolesne, ponieważ próbkę stanowi niewielka ilość krwi żylnej pobranej od rodziców. W przypadku badania kariotypu materiału z poronienia, próbkę stanowi natomiast fragment kosmówki zabezpieczony w soli fizjologicznej.
Nieustanny rozwój genetyki i biologii molekularnej człowieka umożliwia weryfikację przyczyn chorób zapisanych w DNA. Parom borykającym się z niepłodnością badania genetyczne mogą dać odpowiedź na pytanie o jej przyczynę. Ponadto diagnostyka genetyczna umożliwia wczesne wykrycie nieprawidłowości (np. chromosomowych) i ocenę ryzyka przeniesienia tych wad na potomstwo. Dzięki tej wiedzy już na wczesnym etapie ciąży, a nawet wcześniej – planując potomstwo – przyszli rodzice mogą sprawdzić, czy są obarczeni nieprawidłowościami genetycznymi, które mogą zostać przeniesione na dziecko i wraz z lekarzem zdecydować, jakie leczenie będzie w ich przypadku najlepsze.
Klasyczne badanie kariotypu wymaga przeprowadzenia hodowli komórkowej, dlatego na wynik trzeba czekać ok. 3 tygodni.
Badanie kariotypu nie wymaga specjalnych przygotowań. Mimo iż przypomina morfologię, nie wymaga od pacjentów bycia na czczo.
Wynik badania kariotypu warto skonsultować z lekarzem genetykiem, który jako specjalista w zakresie chorób uwarunkowanych genetycznie, oszacuje szanse na donoszenie ciąży i urodzenie zdrowego dziecka. Zaproponuje też najbardziej optymalny w danym przypadku plan leczenia.
Klasyczne badanie kariotypu z krwi obwodowej kosztuje 499 zł. Cennik pozostałych badań oferowanych w klinice Gyncentrum znajdziesz tutaj.
Umów badanie kariotypu w Klinice Gyncentrum Wrocław
.
Niebawem skontaktujemy się z Tobą w celu umówienia terminu badania.
Where to perform the insemination procedure in Wroclaw?
You will have the insemination procedure performed at the Gyncentrum Clinic in Wroclaw, 1 Orląt Lwowskich St. To perform an intrauterine insemination at Gyncentrum Wroclaw, you need to schedule an appointment in advance. This can be done in person or by contacting the Gyncentrum Hotline.
Arrange a surveyGyncentrum Clinic Wrocław
1 Orląt Lwowskich St.
Insemination – the simplest and least burdensome method of assisted reproduction.
Arrange a surveyInsemination involves direct injection into the uterine cavity of specially prepared semen taken from a partner or anonymous donor. Semen is administered through a thin catheter, which allows it to bypass the barrier of cervical mucus and the antibodies, bacteria and fungi in it. Insemination is performed during natural ovulation or hormonally stimulated ovulation.
AtGyncentrum Wrocław Clinic, we perform intrauterine insemination with semen from a partner or anonymous donor, along with beta hCG determination 14 days after the procedure. In addition, we use the innovative Fertile Chip sperm selection method, which allows us to select the sperm with the highest potential for fertilization.
 32 506 57 77
32 506 57 77
Who is the insemination procedure for?
The primary indication for insemination is infertility, which is, according to World Health Organization (WHO) criteria, the inability to achieve pregnancy for a period of 12 months, despite regular intercourse without using any contraceptives. Infertility can be caused by many factors, but not all of them will be an indication for insemination.
This procedure is offered to couples who:
When is the insemination procedure not performed?
In some cases, insemination has little chance of success. For the procedure to be successful, certain conditions must be met. Otherwise, insemination may be completely unsuccessful and the doctor will decide to abandon the procedure.
Insemination is not performed in the case of:
In insemination, we use the natural reproductive potential of the partners. The sperm (after being properly prepared and injected into the uterus) themselves aim to fertilize the egg. The procedure is designed to help only bypass barriers that could prevent fertilization and facilitate the sperm’s path to the egg. In vitro fertilization (IVF) is already a more advanced and complex procedure. First, a woman must undergo ovulation stimulation so that as many ovarian follicles with egg cells inside as possible can be obtained. In the next stage, by means of puncture, the ova are retrieved and transferred to the laboratory, where the fusion of the ovum and the sperm already takes place. Fertilization thus takes place outside the woman’s body, rather than inside the body as in the case of insemination. The finished embryos are then cultured for several days and administered to the uterus – this stage is called embryo transfer.
Before insemination, in addition to a basic gynecological examination, a woman should have the following tests performed:
For men, the only test required is a semen test.
The effectiveness of insemination depends on the cause of the couple’s problems. If the man and woman are healthy, and the reason for performing insemination is sexual dysfunction and the inability to have vaginal intercourse, then the chances of achieving pregnancy by means of intrauterine insemination will be about 25 – 30%, which is about the same as they are in young, healthy couples having intercourse at the most fertile moment of the cycle. However, it should be remembered that couples also benefit from intrauterine insemination for completely different indications – reduced sperm parameters, mild endometriosis, immunological disorders. In such cases, we can not expect the maximum effectiveness of the procedure – it will be from a few to several percent.
Are you unsuccessfully trying to have a child?
Make an appointment for a consultation with an infertility treatment specialist Gyncentrum Wrocław!
Types of insemination
Depending on the origin of the semen and where it is administered, there are several types of insemination. The most common method of semen administration is intrauterine insemination. If the partner’s semen is of good quality, then it is administered to the partner. If the semen is of poor quality or it is impossible to collect it, then it is suggested to use the semen of an anonymous donor.
Breakdown due to
by site of semen administration
Division due to
origin of semen
Price of insemination procedure in Wroclaw
Are you interested in the cost of insemination in Wroclaw? We invite you to read the price list or contact the Gyncentrum hotline at +48 735 122 777.
Increase your chances
of conceiving a child
We will soon contact you and offer a convenient date for the study.
Testy oceniające płodność mężczyzn we Wrocławiu
Podstawowym testem diagnostycznym służącym do oceny płodności męskiej jest kompleksowe badanie nasienia przeprowadzane w laboratorium andrologicznym. Ocenia ono parametry nasienia pacjenta oraz umożliwia zdiagnozowanie wszelkich nieprawidłowości, mających wpływ na powodzenie przy poczęciu dziecka.
Podstawowe badanie nasienia pozwala określić m.in.:
Rozszerzone badanie nasienia to podstawowe badanie uzupełnione o dodatkowe analizy w zakresie:
Diagnostykę nasienia można rozszerzyć o dodatkowe parametry:
Testy oceniające płodność kobiet we Wrocławiu
Ocena rezerwy jajnikowej to podstawowy test mówiący o stanie płodności kobiety. Rezerwa jajnikowa to ilość pęcherzyków w jajniku, zdolnych do wzrostu i rozwoju komórki jajowej. Każda kobieta rodzi się z określoną rezerwą jajnikową, która w ciągu życia kobiety zmniejsza się bezpowrotnie.
Ocena płodności kobiety obejmuje następujące badania:
Ponieważ taka konsultacja może okazać się pierwszym krokiem na drodze do spełnienia marzeń o potomstwie. Podczas konsultacji para ma okazję porozmawiać z lekarzem, który specjalizuje się właśnie w niepłodności – wie wszystko na temat jej możliwych przyczyn, wie jakie badania zlecić i jakie metody leczenia zastosować w danym przypadku, by para zyskała szansę na zajście w ciążę.
Pierwszej wizycie w klinice leczenia niepłodności zazwyczaj towarzyszy niepewność i stres, dlatego wcześniej warto się do niej przygotować. Ponieważ niepłodność jest problemem dotyczącym obojga partnerów, najlepiej, aby na konsultacji niepłodnościowej pojawili się razem, by lekarz miał możliwość porozmawiania z obojgiem.
W pierwszej kolejności lekarz zbiera dokładny wywiad medyczny. Jest to bardzo ważny element konsultacji, ponieważ pozwala lekarzowi wstępnie ustalić, co może być przyczyną trudności z poczęciem dziecka u pary oraz obrać kierunek dalszej diagnostyki. Oprócz pytań o datę ostatniej miesiączki i długość cyklu lekarz może zadać pytania o:
Następnie lekarz przechodzi do zbadania kobiety – wykonuje badanie ginekologiczne wraz z USG. W kolejnym kroku zapoznaje się z historią dotychczasowego leczenia. Na konsultację niepłodnościową warto więc zabrać pełną dokumentację medyczną, w tym wyniki wszystkich przeprowadzonych dotąd badań. Na podstawie zebranych informacji specjalista leczenia niepłodności ocenia stan zdrowia partnerów, proponuje dodatkowe badania diagnostyczne oraz omawia z pacjentami możliwości dalszego leczenia. W trakcie konsultacji partnerzy mogą oczywiście zadawać własne pytania, jeśli coś jest dla nich niejasne lub wzbudza wątpliwości.
Zróbcie pierwszy krok do skutecznego leczenia!
Umówcie się na badania płodności w Gyncentrum
Wykonajcie test płodności partnerskiej we Wrocławiu, umówcie termin badania!
Niebawem skontaktujemy się z Tobą i zaproponujemy dogodny termin badania we Wrocławiu.
Niebawem skontaktujemy się z Tobą i zaproponujemy dogodny termin badania we Wrocławiu.

Nowa perspektywa spełnienia marzeń o rodzicielstwie
In vitro z komórkami jajowymi Dawczyni we Wrocławiu to szansa na ciążę dla kobiet, które z różnych przyczyn nie mogą wykorzystać w procedurze własnych komórek jajowych.
Więcej o programieKlinika Gyncentrum Wrocław
ul. Orląt Lwowskich 1
Nowoczesne techniki wspomaganego rozrodu, specjalistyczna wiedza zespołu lekarskiego Gyncentrum, zaangażowanie Dawczyń komórek jajowych.
Umów wizytęNa podstawie wieloletniego doświadczenia specjalistów Gyncentrum w leczeniu niepłodności oraz na potrzeby naszych Pacjentów opracowaliśmy Program in vitro z komórkami Dawczyni Wrocław. Jego istotą jest zapłodnienie komórki jajowej uzyskanej od anonimowej Dawczyni nasieniem partnera pacjentki.
Program przeznaczony jest dla par, u których problem niepłodności podyktowany jest czynnikiem żeńskim. W procedurze zapłodnione mogą być zarówno świeże komórki jajowe (fresh egg), jak i mrożone (frozen egg). Pochodzą one z Międzynarodowego Banku Nasienia i Komórek Jajowych Gyncentrum.
Dla kogo in vitro z komórkami jajowymi Dawczyni we Wrocławiu?
Program in vitro z komórkami jajowymi Dawczyni Wrocław dedykowany jest parom, u których niepłodność spowodowana jest czynnikiem żeńskim, tj. kobieta nie posiada własnych komórek, jest ich zbyt mało, aby procedura in vitro miała szansę zakończyć się sukcesem lub istnieje duże ryzyko przeniesienia na dziecko choroby genetycznej.
Program przeznaczony jest dla kobiet:
Jakie procedury obejmuje Program in vitro z komórką jajową Dawczyni Wrocław?
Program in vitro z komórką jajową Dawczyni Wrocław obejmuje wszystkie procedury niezbędne do przeprowadzenia in vitro, łącznie z konsultacjami lekarskimi, przygotowaniem i stymulacją Dawczyni, pobraniem od niej komórek oraz transferem zarodka wieńczącym cały proces zapłodnienia pozaustrojowego. Na każdym etapie leczenia para znajduje się pod opieką indywidualnego koordynatora programu.
Pary zakwalifikowane do programu mają zapewnione:
Badanie genetyczne Dawczyni – FertiSCREEN
Istnieje możliwość dodatkowego przebadania Dawczyni pod kątem nosicielstwa mutacji recesywnych. Badanie to jest wykonywane także u partnera Biorczyni. Dzięki temu Biorcy mogą sprawdzić, jakie jest ryzyko wystąpienia określonych mutacji genetycznych u dziecka.
Więcej o badaniuTest FertiSCREEN to niepowtarzalna możliwość precyzyjnego zbadania aż 129 wybranych genów związanych z chorobami genetycznymi najczęściej występującymi w polskiej populacji, tj. mukowiscydoza, fenyloketonuria, rdzeniowy zanik mięśni, choroba Tay Sachs etc.
Wiedza na temat nosicielstwa choroby genetycznej pozwala odpowiednio wcześnie podjąć kroki mające na celu zminimalizowanie ryzyka przekazania choroby potomstwu. Przyszli rodzice mogą wówczas świadomie podjąć decyzję o ciąży oraz rozważyć poddanie się procedurze in vitro wraz z diagnostyką preimplantacyjną PGT-M, która zwiększy ich szanse na urodzenie zdrowego dziecka. Ponadto poznają przyczynę ewentualnych problemów z zajściem w ciążę oraz poronień.
In vitro z komórkami Dawczyni – dlaczego w Gyncentrum Wrocław?








Obie procedury przebiegają prawie identycznie. Mamy kwalifikację pary, stymulację hormonalną, punkcję jajników, podczas której pobierane są komórki jajowe, zapłodnienie in vitro, transfer zarodka oraz potwierdzenie ciąży po 14 dniach od transferu. Jedna różnica występuje na etapie stymulacji. W in vitro z komórką jajową Dawczyni to właśnie Dawczyni poddaje się stymulacji hormonalnej oraz punkcji jajników, nie zaś Biorczyni zarodka.
Dawczynie to młode, zdrowe kobiety, które w pełni świadomie pragną podzielić się swoimi komórkami jajowymi z niepłodnymi parami chcącymi spełnić marzenie o rodzicielstwie. Doskonale rozumieją ich sytuację, kieruje nimi empatia i chęć podarowania komuś szczęścia. W klinice Gyncentrum Dawczynie komórek przechodzą restrykcyjną procedurę kwalifikacyjną, ich stan zdrowia jest dokładnie weryfikowany. Nie mogą mieć nałogów ani chorób uwarunkowanych genetycznie. Muszą posiadać negatywne wyniki testów na obecność chorób przenoszonych drogą płciową: AIDS (HIV), zapalenie wątroby typu B i C, kiły lub HTLV. Kwalifikacja do dawstwa komórek jest więc procesem wieloetapowym i wymaga od kandydatek na Dawczynie dużego zaangażowania. Wszystkie procedury są jednak niezbędne, by klinika miała 100% pewność, że nie istnieją żadne przeciwskazania do oddania komórek jajowych przez konkretną kobietę.
Wiele par podchodzących do in vitro z komórkami jajowymi Dawczyni, chciałoby poznać, zobaczyć i podziękować osobie, która przyczyniła się do ich szczęścia. Niestety polskie prawo nie przewiduje takiej sytuacji, dopuszczając jedynie dawstwo anonimowe. W praktyce oznacza to, że zarówno dane osobowe Dawczyń komórek, jak i dawców nasienia pozostają niejawne. Polskie prawo nie dopuszcza także tzw. dawstwa ze wskazaniem, para nie może więc wskazać konkretnej, znanej sobie osoby, od której chciałaby otrzymać komórki jajowe, np. siostry, przyjaciółki itp. Przy wyborze Dawczyni dla pary klinika bierze jednak pod uwagę grupę krwi oraz podobieństwo fenotypowe (kolor oczu, włosów, wzrost czy budowa ciała), by przyszłe dziecko było możliwie jak najbardziej podobne do rodziców.
Skorzystanie z banku nasienia rozważane jest w momencie, gdy parametry nasienia mężczyzny nie pozwalają na posiadanie własnego potomstwa. Do programu in vitro z nasieniem dawcy mogą przystąpić mężczyźni, u których problemem są:
Pary decydujące się na nasienie dawcy, wypełniają ankietę na temat preferencji dotyczących m.in. koloru oczu, włosów, sylwetki, grupy krwi tak, aby cechy te były jak najbardziej zbliżone do cech przyszłego ojca. Zarówno Biorcom, jak i Dawcom zapewniamy anonimowość.
W sytuacji, gdy problem niepłodności dotyczy obojga partnerów, para może zdecydować się na adopcję zarodka. Zarodki do adopcji pochodzą od par, które podchodziły już do procedury in vitro w Klinice Gyncentrum, posiadają wymarzoną ilość potomstwa, jednak mają zamrożoną większą liczbę zarodków. Często więc w takiej sytuacji decydują się na oddanie nadliczbowych zarodków do adopcji parom, których komórki rozrodcze nie pozwalają na poczęcie biologicznego potomstwa.
Adopcja zarodka możliwa jest wówczas, gdy para spełni wymagania formalne oraz zostanie zakwalifikowana do programu przez specjalistę Gyncentrum Wrocław.
In vitro z komórką Dawczyni Wrocław cena
Interesuje Cię koszt procedury in vitro z komórkami jajowymi Dawczyni? Zapraszamy do zapoznania się z cennikiem lub kontaktu z infolinią Gyncentrum pod nr telefonu 535 840 770.
Masz więcej pytań? Chcesz skonsultować się ze specjalistą Gyncentrum?
We have more than 20 years of experience in the diagnosis and treatment of infertility. We offer our patients various treatment methods, including IVF.
Fulfillyour dream of having a child with Gyncentrum clinic !
Make your first appointment at the Gyncentrum Wrocław Clinic
What is in vitro?
In vitro, in vitro fertilization (IVF – in vitro fertilization) is one of the methods of assisted reproduction, in which the fusion of the egg and sperm occurs in the laboratory (outside the mother’s body). The resulting embryos are placed in the uterus, where their further development already takes place.
More information >>Classical IVF, in which sperm is added to a culture dish with oocytes, is not the only method of in vitro fertilization. In addition to it, we also distinguish between :


When is IVF used?
In vitro may be indicated for both infertility occurring on the female side and on the male side.
Male
The main indications for IVF lying on the side of the man are:
Woman
For women, indications for IVF will include:

Step one: hormonal stimulation
Ovulation stimulation is a procedure in which, through hormonal stimulation of the ovaries, we are able to get more ovarian follicles than in a natural cycle. For this purpose, the patient takes hormones in the form of subcutaneous injections – according to the stimulation protocol, which is established individually by the doctor beforehand. During stimulation, the development of ovarian follicles is monitored so as to capture the best moment for ovarian puncture. It takes place when the follicles reach the required size.

Step two: ovarian puncture and sperm donation
Ovarian puncture is a procedure that completes the process of hormonal stimulation. It involves puncturing the ovaries with a puncture needle in order to retrieve the egg cells that were increased in number during the previous stimulation. The puncture procedure must be carried out within 36 hours of the patient’s intake of hCG hormone to avoid natural rupture of the Graaf follicle. The gynecologist performs a puncture of the Graaf’s follicle under ultrasound (US) guidance. He then collects the follicular fluid along with the egg cells it contains.
In the meantime, the patient’s partner – through masturbation – donates a semen sample. For this purpose, the clinic provides the man with a special room for comfort and discretion.

Step three: fusion of egg and sperm
In vitro fertilization involves the fusion of an egg cell with a sperm. This stage of in vitro fertilization takes place in the laboratory and is performed by an experienced embryologist. Before it happens, however, the egg cells are isolated from the follicular fluid and placed in special media. Semen, on the other hand, is purified and from it the embryologist selects the best quality sperm.

Step four: embryo transfer
The transfer of the embryo into the uterus, or transfer, is the culmination of the entire IVF procedure. The embryo is introduced into the uterus under ultrasound guidance using a special catheter. The procedure is performed in a gynecologist’s chair, takes only a few minutes and is judged by most women to be virtually painless. If the embryo administered to the uterus nests properly in the uterus, the beta hCG test result should be positive as early as day 10 after the transfer.
In vitro is the creation of an embryo under unnatural conditions, in glass, but with the provision of all the mimicry, that is, the resemblance of all the states that occur in natural conditions. The most common method of fusing a sperm with an egg cell is called ICSI, or under high magnification – IMSI. In the laboratory, this is done in vessels, in suitable substances that mimic the natural conditions that the oocyte would encounter in the patient’s reproductive tract in the fallopian tube and later in the uterus. The sperm is also provided with such a substrate, in which it feels like it is in the natural pathways.
First, the doctor will conduct a medical history, gynecological examination and ultrasound. He will also review the history of previous treatment. It is always a good idea to bring the results of all previous tests with you to the first visit. Based on the information gathered, the doctor will assess the patients health, present treatment options, and order additional diagnostic tests if necessary. This is also the time for the patients themselves to ask questions, so it is a good idea to prepare for the first visit in advance, for example, by writing down all the burning questions on a piece of paper. During the appointment, the doctor will ask questions such as the date of the last menstrual period, the regularity and length of cycles, the course of treatment to date. In addition, he or she may ask whether there has been a problem of infertility among family members (parents, siblings, grandparents), and about childhood and current diseases. The visit is also likely to include questions about contraceptive methods used so far, lifestyle, libido and the puberty process.
There is no one-size-fits-all set of tests that should be done before the first visit to an infertility clinic. In order for patients to get the most out of the visit and for the doctor to gather as much information as possible about the patients’ health status already at this stage, it is recommended that the woman perform basic laboratory tests, i.e. blood count, hormonal tests TSH, AMH and prolactin. The man, on the other hand, should provide the results of a basic semen test on sperm motility and physical and chemical parameters. In addition, it is worth examining sperm morphology and viability, as well as the presence of antisperm antibodies and active leukocytes.
In the case of a woman, indications for IVF may include hormonal disorders, obstruction of the fallopian tubes, low ovarian reserve, endometriosis, idiopathic infertility (of unknown cause). In the case of men, the indication for IVF is primarily low semen parameters – their insufficient number, too weak motility, errors in structure.
Yes! Today, infertility clinics have at their disposal many tools and techniques , which increase the effectiveness of in vitro fertilization. These are primarily:
The egg cell, which is given to the embryology laboratory by the attending physician during the LP, needs to be cleared of the so-called cumulus cloud, i.e. a mass of granulosa cells. Such a cell, in order to fuse it with a sperm, must be mature. When it has a clearly visible directional corpuscle, a shapely transparent sheath, if the space around the plasma is well formed and we do not have any granules, vacuoles there, then such a cell is ready for fertilization.
Semen, once donated in a special dedicated room, must be processed. We can treat it. We can remove various structures from it that would interfere with our ability to make a successful insemination. We can also sort the sperm. We do this by using a magnet – a special device that works like such a technical “maze”. After sperm is sprinkled, the sperm flows by itself into such a dedicated well, from which the embryologist then collects it. If the sperm turns out to be the right one, before we perform fertilization.
In evaluating semen, we are concerned with determining whether the sperm has a well-formed head, whether it has a well-formed acrosome, whether its movement is progressive. If there is something wrong with the sperm, we look for the causes of this condition. We are committed to selecting that best sperm, capable of fertilization.
In the embryology laboratory, we receive our partner’s sperm from our andrology department, while from the doctor we receive oocytes that are ready to be purified, and if they are mature and of the right quality, we can fuse them together with male gametes under sterile conditions, the right environment, in vitro. We expect that within several hours, two specific structures called male and female pre-nuclei will be produced and a zygote will form. Once it reaches the blastocyst stage, it is ready for implantation. We can administer it into the patient’s uterine cavity and within literally several hours expect the pregnancy to develop successfully.
After the transfer, avoid excessive physical activity and sexual contact that causes cramping. Hot baths should also be avoided.
At the time of transfer, it is recommended to administer only one embryo into the uterus. In justified cases, it is possible to transfer two – for example, when a woman is already over 35 years old and therefore less likely to implant an embryo, or is after unsuccessful attempts at in vitro fertilization. When recommending the transfer of a single embryo, the clinic is guided primarily by the patient’s well-being and wants to provide the future child with the best possible conditions for development. Transfer of a larger number of embryos is associated with the likelihood of multiple pregnancies – twins, triplets, quadruplets. Meanwhile, each such pregnancy is a greater risk of complications. Of course, all remaining embryos created as a result of the IVF procedure undergo vitrification (freezing) and are used in subsequent pregnancies.
Thawing of embryos occurs on average 2 hours before the scheduled transfer.
If there are no contraindications from the doctor the next transfer can already take place in the next cycle.
Yes, it is as possible. The whole procedure begins with the adoption of oocytes / sperm. The patient (recipient) receives oocytes taken from an anonymous donor. The donor oocytes are fertilized under laboratory conditions (in vitro) with the sperm of the recipient’s partner or, similarly, with the sperm of an anonymous donor. The resulting embryo is then transferred into the recipient woman’s uterine cavity. Indications for IVF with a donor egg are low ovarian reserve, condition after removal of both ovaries, chemotherapy, premature cessation of ovarian function.
To become a cell donor you need to meet several conditions:
The oocyte retrieval (puncture) procedure is performed under general anesthesia. Immediately after the procedure, the patient stays at the Gyncentrum Clinic in the day room for about 2 hours. After the procedure, light spotting and lower abdominal pain, similar to menstrual pain, are possible. You cannot eat, drink or chew gum for at least 6 hours before the procedure.
First of all, you must meet the following criteria:
Insemination involves the direct introduction of specially prepared semen into the uterine cavity. This is done with the help of a thin catheter, which makes it possible to bypass the barrier of cervical mucus and the antibodies, bacteria and fungi in it. The procedure is designed to increase the likelihood of the egg meeting the sperm, and thus increase the likelihood of conceiving a child. Insemination can be performed both during a natural cycle and after prior ovulation stimulation. Semen from the husband, partner or donor can be used for insemination.
It is calculated in the same way as for a pregnancy conceived naturally. Its onset is considered the first menstrual day of the cycle in which the embryo was transferred to the uterus or in which insemination was performed. If, as a result of hormonal stimulation, the menstrual cycle has shifted, the day of ovarian puncture is treated as the day of ovulation. Then 14 days are subtracted from this day (because, on average, ovulation occurs after that many days after the onset of menstruation) and it is this date that is considered the beginning of pregnancy.
Performing appropriate genetic testing before IVF allows you to better prepare for the entire in vitro fertilization procedure. It also allows to start possible treatment, increasing the chance of IVF success, i.e. conceiving and giving birth to a healthy child.
Couples undergoing IVF are advised to have a karyotype test, i.e. a set of all chromosomes.
In addition, a man should be tested for mutations in the CFTR gene, a mutation responsible for the development of cystic fibrosis, which can lead to changes in the reproductive system, such as missing or obstructed vas deferens. A third important test for a man is genetic testing of the AZF region for a microdeletion that may occur there. This is because this region contains genes encoding proteins involved in the process of sperm formation – spermatogenesis.
Women, on the other hand, are recommended to undergo genetic testing for mutations responsible for congenital thrombophilia, i.e. mutations in the gene for factor V of the blood clotting system (factor V Leiden) and the prothrombin gene. Both mutations are a major cause of the development of thromboembolism, and are also responsible for spontaneous miscarriages and other obstetric abnormalities.
Preimplantation genetic testing involves evaluating an embryo for genetic abnormalities. They are performed on cells taken from embryos created during the IVF procedure, before the woman becomes pregnant.
Early detection of defects and transfer of healthy embryos reduces the risk of reproductive failure and birth of a child with a genetic defect. Preimplantation genetic tests can diagnose Turner syndrome, Down syndrome, Edwards syndrome, Patau syndrome, Klinefelter syndrome, hemophilia, tuberous sclerosis, Huntington’s disease, cystic fibrosis, spinal muscular atrophy (SMA), Duchenne muscular dystrophy and Becker muscular dystrophy, among others.
There are several types of preimplantation genetic tests, including: PGT-A, PGT-M, PGT-SR and the newest technique for embryo genetic diagnosis – karyomapping.
Make your first appointment at the Gyncentrum Wrocław Clinic
We will contact you shortly to schedule an appointment.


Our patients can comprehensively check their fertility with AMH test, inhibin B level test and AFC ultrasound.
Check your fertility at Gyncentrum clinic !
Make an appointment for an AMH test at the Gyncentrum Wrocław Clinic


Who should do
AMH testing?
AMH testing should be performed by a woman who:
Why is it worth
to do an AMH test in Wroclaw?
AMH testing is worth doing for the following reasons:
Anti-Müllerian hormone (AMH), or Müllerian-inhibiting substance (MIS) or Müllerian-inhibiting factor (MIF), is a glycoprotein produced by the gonads – Sertoli cells in the testis and granulosa cells (preantral and antral follicles) in the ovaries. The level of AMH hormone correlates with the number of egg cells. The more there are, the higher the concentration of the hormone, and vice versa – the fewer ova, the lower the AMH level on the test result.
The process of oocyte formation is a rather complicated process and has its beginning as early as fetal life. How it proceeds depends on a great many factors: environmental, genetic and hormonal. At the stage of embryonic development, the primary germ cells undergo numerous divisions, increasing in number in the process. This is the time when the number of female sex cells increases instead of decreasing – the only time in a woman’s entire life. It is believed that around the 4th month of pregnancy the cells are approx. 7 million. However, by the 7th month, as a result of apoptosis (cell death) occurring, their number drops to 2 million and reduces further! With the onset of the first menstrual period, when the girl is 13-16 years old, the ovarian reserve already counts only 400 thousand cells. The entire period of a woman’s fertility, that is, from the onset of the first menstrual period until the onset of menopause, is associated with a slow decline in the number of egg cells.
The gradual shrinkage of the oocyte supply is a completely natural phenomenon that we cannot counteract. However, AMH testing, and other tests that assess female fertility, allow us to control this process. This, in turn, creates the possibility of conscious parenthood and the beginning of efforts to have a child at the most optimal moment.
There are also an increasing number of hormonal preparations on the market, with the help of which we can stimulate the ovaries to ovulate. The same goal will be achieved by injecting them with platelet-rich plasma – a procedure that is increasingly popular among patients. In addition, a woman can safeguard her fertility by freezing oocytes and using them later in an IVF procedure.
AMH standards are age-dependent, as the hormone levels naturally decline with age. The level of AMH hormone in given age ranges should be:
20-24 years 1.52 – 9.95 ng/ml
25-29 years 1.20 – 9.05 ng/ml
30-34 years 0.71 – 7.59 ng/ml
35-39 years 0.41 – 6.96 ng/ml
40-44 years 0.06 – 4.44 ng/ml
45-50 years 0.01 – 1.79 ng/ml
Women with PCOS 2.41 – 17.1 ng/ml
At Gyncentrum Clinic, AMH test results are available the same day. Gyncentrum Medical Laboratory was one of the first in Poland to use state-of-the-art technology to provide accurate AMH test results within 20 minutes.
Low ovarian reserve is most often indicative of premature cessation of ovarian function. (Premature ovarian failure – POF). We speak of it when ovarian function ceases before the age of 40, the age considered standard for menopause in the Polish population.
Elevated AMH levels may suggest that a patient has polycystic ovary syndrome (PCOS). The condition is currently the most common endocrinopathy in women of reproductive age. It involves the presence of many tiny follicles in the ovaries. Menstrual disorders and amenorrheic cycles, hirsutism and acne can occur during the course of the disease. High levels of the hormone AMH are also characteristic of PCOS.
The results of scientific studies indicate that the chances of achieving an IVF pregnancy are higher in women with high levels of AMH compared to women with low levels of the hormone. There is a correlation between the percentage of correctly fertilized cells and the concentration of AMH hormone. Knowing the patient’s ovarian reserve, it is easier for the doctor to adjust the treatment method and predict the ovarian response to hormonal stimulation.
Make an appointment for an AMH test at the Gyncentrum Wrocław Clinic
We will soon contact you and offer a convenient date for an ovarian reserve test in Wroclaw.


When is it a good idea to do family planning genetic testing?
If you are planning a pregnancy and want to reduce the risk of transmitting a possible genetic disease to your child.
If you want to find out to what extent you are at risk of conceiving a child burdened with a genetic disease.
If you are experiencing habitual miscarriages of unexplained cause.


Schedule a consultation with our specialist!
We will contact you shortly to schedule a convenient appointment.


When should genetic testing for infertility be done?
When you have been trying to have a baby for a long time without success.
If you have experienced miscarriages.
If premature cessation of ovarian function or primary absence of menstruation is found.
If abnormal sperm parameters or abnormal testicular development have been found.
If you have experienced failures of the IVF procedure due to problems with embryo implantation.
Find out if genetic abnormalities
are responsible for your infertility.
Make an appointment for a genetic test at Gyncentrum.


Schedule a consultation with our specialist!
We will contact you shortly to schedule a convenient appointment.