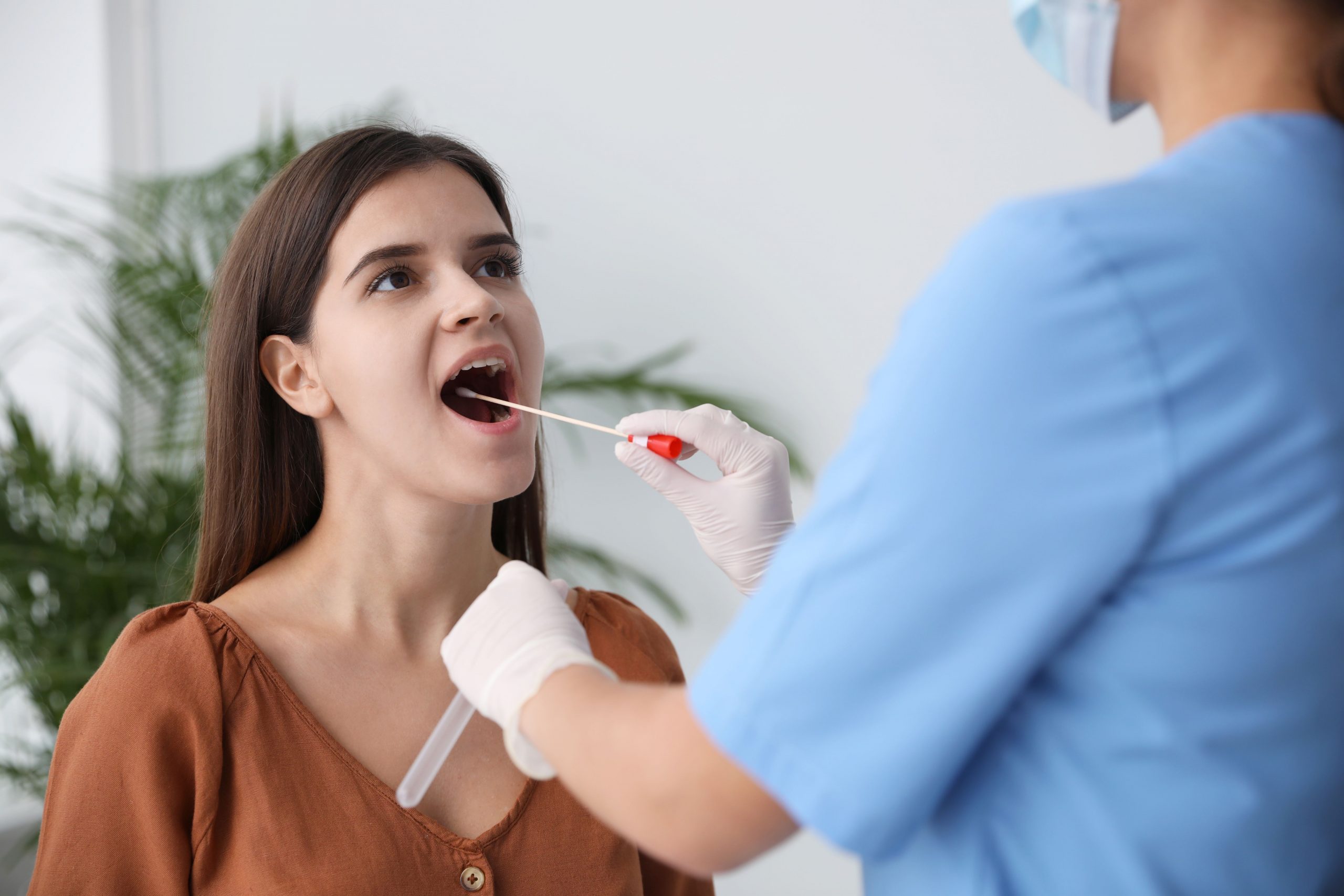
Płodność jest tematem, który często spychamy na dalszy plan w trakcie walki z chorobą nowotworową. Niestety, leczenie onkologiczne, takie jak chemioterapia czy radioterapia, a także postępowanie chirurgiczne, często wiąże się z poważnymi skutkami ubocznymi, w tym uszkodzeniem układu rozrodczego, co w konsekwencji może prowadzić do niepłodności. Aby temu zapobiec, pacjenci coraz częściej decydują się na zabezpieczenie swojej płodności przed rozpoczęciem terapii, tzw. proces oncofertility. Jak to wygląda w kontekście rządowego programu in vitro, a także jakie procedury ochrony płodności są obecnie dostępne.
Najważniejsze informacje w artykule:
- Leczenie onkologiczne, takie jak chemioterapia, radioterapia i operacje, często powoduje uszkodzenie układu rozrodczego, co może prowadzić do niepłodności u pacjentów onkologicznych.
- U kobiet terapia może zaburzać funkcję jajników, powodować nieregularne lub zanikające cykle miesiączkowe oraz przyspieszać menopauzę, natomiast u mężczyzn wpływa na liczbę, ruchliwość i budowę plemników.
- Oncofertility to proces zabezpieczania płodności przed leczeniem nowotworowym, który obejmuje procedury takie jak krioprezerwacja komórek jajowych, zarodków i nasienia, dostępne zarówno dla kobiet, jak i mężczyzn.
- Rządowy program in vitro finansuje procedury zabezpieczania płodności dla pacjentów onkologicznych, którzy mają pierwszeństwo w dostępie do tych usług oraz do leczenia niepłodności w ramach programu.
- Kwalifikacja do procedur zabezpieczania płodności wymaga oceny medycznej i dokumentacji, a procedury można powtarzać w zależności od indywidualnej sytuacji pacjenta i zaleceń lekarza.
- Zamrożony materiał rozrodczy może być przechowywany do 4 lat i wykorzystywany później w procedurach wspomaganego rozrodu, z możliwością transportu między ośrodkami medycznymi oraz refundacji kosztów w ramach programu.
- W klinikach realizujących program IVF pacjenci onkologiczni otrzymują kompleksowe wsparcie medyczne i psychologiczne, co pomaga w ochronie płodności i realizacji planów rodzicielskich po leczeniu.

Spis treści:
Chemioterapia a płodność u kobiet
Chemioterapia a płodność u mężczyzn
Zabezpieczenie płodności wsparciem dla pacjentów onkologicznych
Kto ma pierwszeństwo w programie IVF?
Onkopłodność – jakie procedury dostępne są dla mężczyzn i kobiet?
Zasady kwalifikacji do procedur zabezpieczania płodności w ramach IVF
Płodność a nowotwór
Szacuje się, że liczba pacjentów onkologicznych w Polsce przekroczyła już próg 1,17 miliona osób, a liczba nowych przypadków nieustannie rośnie. Niestety, terapia onkologiczna, choć jest niezbędna dla ratowania życia, wiąże się z poważnymi konsekwencjami zdrowotnymi, w tym przede wszystkim szkodliwym wpływem na płodność.
Chemioterapia a płodność u kobiet
U kobiet leczenie onkologiczne może prowadzić do poważnych zaburzeń funkcji germinatywnych i endokrynnych jajników, a także zaburzeń cyklu miesiączkowego, takich jak:
- uszkodzenie jajników, które uniemożliwia produkcję komórek jajowych;
- zmniejszenie wydzielania hormonów, co wpływa na funkcje rozrodcze;
- zaburzenia cykli miesiączkowych lub ich całkowity zanik;
- przyspieszenie menopauzy, z towarzyszącymi jej objawami, takimi jak niepłodność uderzenia gorąca czy suchość błony śluzowej pochwy.
Badania wskazują, że u około 1/3 pacjentek czynność jajników może powrócić po zakończeniu terapii cytostatycznej. Nie u wszystkich kobiet następuje jednak pełna regeneracja, a w niektórych przypadkach leczenie onkologiczne prowadzi do trwałej utraty płodności.

Chemioterapia a płodność u mężczyzn
U mężczyzn chemioterapia, związana m.in. leczeniem nowotworu jąder, może wywołać szereg zmian w układzie rozrodczym, takich jak:
- spadek liczby plemników;
- obniżenie ich ruchliwości;
- występowania wad w budowie plemników.
W niektórych przypadkach zdolność do zapłodnienia może powrócić samoistnie po zakończeniu leczenia, jednak chemioterapia wiąże się również z ryzykiem trwałej niepłodności, której konsekwencje mogą być nieodwracalne.
Zabezpieczenie płodności wsparciem dla pacjentów onkologicznych
Osoby, które zmagają się z chorobami nowotworowymi, a chcą w przyszłości mieć jeszcze dzieci, mogą skorzystać z opcji zabezpieczenia płodności. Oncofertility, czyli tzw. onkopłodność, zakłada, że przed podjęciem terapii onkologicznej pacjenci mają dostęp do różnych procedur ochrony płodności, aby zminimalizować ryzyko utraty zdolności rozrodczych.
Jeszcze do niedawna pacjenci, którzy chcieli zabezpieczyć swoją zdolność do posiadania potomstwa, musieli ponosić dodatkowe koszty przechowywania gamet. Dla wielu było to dużym obciążeniem finansowym w trudnym czasie leczenia. Obecnie Ministerstwo Zdrowia pokrywa koszty tych procedur, zwiększając dostępność zabezpieczenia płodności i dając pacjentom realną szansę na rodzicielstwo w przyszłości.
Zgodnie z założeniami rządowego programu IVF ze wsparcia finansowego mogą skorzystać osoby, u których zdiagnozowano chorobę nowotworową i które chcą zabezpieczyć swoją płodność w przyszłości.
Kto ma pierwszeństwo w programie IVF?
Pacjenci onkologiczni mają pierwszeństwo udziału w programie IVF i są przyjmowani poza kolejnością na procedury zabezpieczenia płodności oraz leczenie niepłodności w ramach Programu. Wynika to z ich wyjątkowej sytuacji, która wiąże się z ryzykiem zagrożenia płodności.
W przypadku pozostałych pacjentów lista przyjęć do programu IVF jest ustalana na podstawie:
- kolejności zgłoszeń;
- pozytywnej kwalifikacji medycznej w danym ośrodku.
Warto podkreślić, że każda placówka prowadzi własną listę oczekujących, jednak jeden pacjent może być zapisany wyłącznie na jedną z nich. Nie ma możliwości zapisywania się na listę w różnych ośrodkach jednocześnie. Dzięki takiemu systemowi przydzielanie miejsc w Programie odbywa się w sposób przejrzysty i sprawiedliwy, uwzględniając szczególne potrzeby pacjentów onkologicznych.
Onkopłodność – jakie procedury dostępne są dla mężczyzn i kobiet?
W ramach programu IVF pacjenci mogą skorzystać z określonych procedur zabezpieczania płodności.
Procedury dostępne dla kobiet to:
- krioprezerwacja komórek jajowych (oocytów) — zamrożenie dojrzałych komórek jajowych, poprzedzone stymulacją hormonalną. Oocyty można wykorzystać później po zakończeniu leczenia onkologicznego;
- krioprezerwacja zarodków — zamrożenie zarodków powstałych po zapłodnieniu komórek jajowych nasieniem partnera lub dawcy.
Oprócz tego dofinansowanie obejmuje wszystkie standardowe procedury in vitro, takie jak stymulacja hormonalna, pobranie oocytów, zapłodnienie pozaustrojowe oraz transfer zarodków. Program uwzględnia również kompleksową diagnostykę oraz kwalifikację do leczenia, wraz z konsultacjami medycznymi i psychologicznymi.
W przypadku mężczyzn zabezpieczenie płodności w ramach programu IVF obejmuje krioprezerwację nasienia (spermy), czyli zamrożenie nasienia przed rozpoczęciem leczenia. Procedura polega na pobraniu próbki nasienia, jej szczegółowej ocenie oraz przechowywaniu materiału w warunkach, które umożliwiają jego późniejsze wykorzystanie w procedurach in vitro.
Zasady kwalifikacji do procedur zabezpieczania płodności w ramach IVF
Pacjenci, którzy chcą skorzystać z procedur zabezpieczenia płodności w ramach programu in vitro, muszą spełniać określone kryteria.
- Kobiety mogą skorzystać z krioprezerwacji komórek jajowych od okresu dojrzewania do 40. roku życia.
- Mężczyźni mogą zamrozić nasienie od okresu dojrzewania do 45. roku życia.
- Procedury ochrony płodności są dostępne zarówno przed rozpoczęciem leczenia onkologicznego, jak i na wczesnym etapie terapii.
- Aby skorzystać z procedur zabezpieczania płodności w ramach IVF, pacjent musi przejść przez kwalifikację medyczną.
Czy można powtórzyć procedurę zabezpieczenia płodności?
Istnieje możliwość powtórzenia procedury zabezpieczenia płodności, jednak decyzja ta jest uzależniona od kilku czynników, w tym:
- nieprawidłowego wyniku pierwszej procedury;
- dokumentacji medycznej oraz historii leczenia pacjenta;
- zaleceń lekarza, który na podstawie aktualnego stanu zdrowia pacjenta, wyników wcześniejszych prób oraz możliwości medycznych, decyduje o dalszych krokach.
Jak wykorzystać zabezpieczony materiał w przyszłości?
Krioprezerwacja pozwala na bezpieczne przechowywanie komórek jajowych, nasienia oraz zarodków nawet przez wiele lat, co daje parom możliwość korzystania z nich w przyszłości w procedurach wspomaganego rozrodu. Refundacja tych procedur w ramach państwowego programu in vitro trwa jednak nie dłużej niż 4 lata od momentu kwalifikacji do programu. W przypadku osób niepełnoletnich okres ten liczony jest od ich osiągnięcia pełnoletności.
Małżeństwa oraz pary pozostające we wspólnym pożyciu mogą zdecydować się na zamrożenie zarodków powstałych z ich własnych gamet, co daje większą szansę na skuteczne leczenie niepłodności. Po zamrożeniu materiału rozrodczego para może korzystać z tzw. kriotransferów (KET), czyli procedur rozmrażania i transferu zamrożonych zarodków do macicy w kolejnych cyklach leczenia.
Wykorzystanie zabezpieczonego materiału wymaga jednak kwalifikacji medycznej całej pary (w przypadku zarodków) do kolejnego etapu leczenia in vitro. Istotne jest także, że pacjenci mają możliwość transportu zamrożonego materiału pomiędzy ośrodkami medycznymi, co daje większą elastyczność i możliwość wyboru placówki odpowiadającej ich potrzebom.
Koszty związane z procedurą kriotransferu, jak również z wykorzystaniem zamrożonego materiału, mogą różnić się w zależności od kliniki oraz zakresu wykonanych procedur. Warto jednak zaznaczyć, że pacjenci, którzy spełniają kryteria kwalifikacyjne programu IVF, mogą liczyć na refundację tych kosztów w ramach państwowego programu in vitro.
Choroby nowotworowe niosą za sobą poważne konsekwencje dla zdrowia, związane m.in. z ryzykiem niepłodności. W naszych klinikach Gyncentrum realizujemy rządowy program leczenia niepłodności in vitro. Nasi specjaliści otaczają troską i wsparciem wszystkich pacjentów borykających się z niepłodnością, a szczególnie pacjentów onkologicznych, którzy dzięki priorytetowemu dostępowi do procedur zabezpieczenia płodności mogą skutecznie chronić swoją zdolność do posiadania dzieci przed rozpoczęciem terapii nowotworowej.
Wszystkie pary, które potrzebują wsparcia w zakresie zabezpieczenia płodności, mogą liczyć na naszą kompleksową pomoc na każdym etapie leczenia. Skontaktuj się z nami, aby dowiedzieć się więcej o dostępnych opcjach i rozpocząć proces ochrony płodności w ramach rządowego programu in vitro. Wspólnie zadbajmy o Twoje przyszłe plany rodzicielskie!